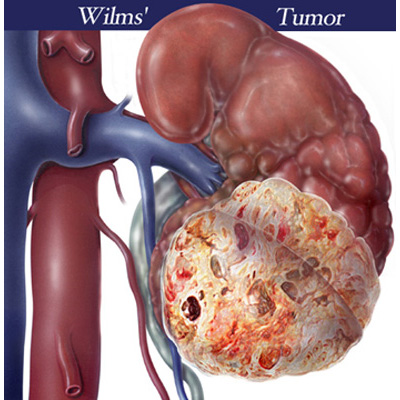
Нефробластома почки у детей была подробно изучена и описана немецким хирургом Максом Вильмсом в 1899 году, и с тех пор эта опухоль называется его именем. Данное новообразование представляет собой один из наиболее часто встречающихся в раннем возрасте злокачественных процессов, занимая около ¼ части от их общего количества. Встречается опухоль Вильмса приблизительно у одного ребёнка из 100000.
Содержание
Причины возникновения опухоли
Злокачественная опухоль вырастает из эмбриональных зачатков в связи с нарушением развития первичной и вторичной почки. В научных кругах существует предположение о том, что эта болезнь является семейной. Значимую роль в возникновении нефробластомы играет генетический фактор — хромосомные аномалии, передающиеся по наследству. Поэтому у детей опухоль Вильмса нередко сочетается с другими пороками внутриутробного развития. Замечено, что чем старше мать, тем больше вероятность рождения у неё ребёнка с нефробластомой.
Достижения медицинской генетики позволили выделить 2 особых гена, связанных с этим заболеванием.

Решаясь забеременеть после 40 лет, женщина больше рискует родить ребёнка с опухолью Вильмса, чем молодые матери
Особенности новообразования у детей
Нефробластома почки диагностируется с одинаковой частотой у девочек и у мальчиков; частота поражения левой и правой почки также равна. В каждом 20-м случае наблюдаются новообразования с обеих сторон. Обычно впервые заболевание обнаруживает себя у 2–5-летних детей, но опухоль может быть выявлена и в более старшем или младшем возрасте. У взрослых и пожилых людей она встречается чрезвычайно редко.
В научной литературе можно встретить более 50 наименований этой болезни — аденосаркома, эмбриональная нефробластома и др.
Как выглядит опухоль
Опухоль Вильмса представлена округлым новообразованием с бугристой, но чаще гладкой, поверхностью и плотной либо мягко-эластичной консистенцией. На разрезе она имеет серо-розовый или серо-белый цвет. Внутри образования могут находиться хрящи или кисты, наполненные жидкостью разных оттенков — от прозрачных до тёмно-коричневых.
Опухоль Вильмса может развиться в любом отделе почки и даже вне органа (за почечной капсулой). Обычно данная структура имеет вид одного, двух или более узлов, не соединённых друг с другом. Масса опухоли обычно составляет 0,4–0,8 кг, но в некоторых случаях она может достигать 2–5 кг.
Характер роста новообразования
Темп роста опухоли у разных больных отличается, но обычно он высокий. Стремительно увеличиваясь в размерах, образование деформирует полую часть почки и сдавливает её мозговой и корковый слои.
Новообразование на начальных стадиях развития окружено фиброзной (волокнистой) оболочкой, отграничивающей его от паренхимы, чашечек и лоханок. По мере роста опухоль прорастает эту капсулу и выходит за её пределы. Достигая большой величины, новообразование прорывает почку и распространяется на близлежащие ткани и органы.
Капсула опухоли существует недолго и определяется очень редко вследствие её массивного прорастания внутренним содержимым.
Метастазирование
Метастазирование в другие органы не зависит от размеров злокачественной структуры и осуществляется с током крови или лимфы. Чем моложе ребёнок, тем позже и реже возникают метастазы.
В большинстве случаев вторичные очаги множественные. Преимущественно они обнаруживаются в лёгких (у 80% пациентов). Описаны случаи метастазирования и в более отдалённые места:
- головной мозг;
- противоположную почку;
- печень;
- мочевой пузырь;
- селезёнку;
- желудок;
- кости и др.
Видео: как выглядит микроскопическое строение опухоли Вильмса
Симптомы опухоли
Проявления болезни зависят от возраста ребёнка, стадии развития опухоли и её распространённости за пределы почки.
Начало заболевания
На ранней стадии почечной аденосаркомы клиническая картина заболевания не богата симптомами. Обычно поначалу ребёнок удовлетворительно себя чувствует и ни на что не жалуется. Злокачественный процесс родители или врачи выявляют случайно во время профилактического осмотра либо обследования по поводу какой-нибудь другой патологии.
К сожалению, не существует специфических признаков, по которым можно было бы предположить наличие у ребёнка опухоли Вильмса на начальной стадии. Это побудило бы родителей своевременно провести обследование и приступить к лечению.
Начальный этап онкологического процесса сопровождается скудной симптоматикой. Перечисленные ниже признаки могут быть и при многих других заболеваниях:
- тошнота, рвота, боль в желудке;
- снижение аппетита;
- общее недомогание, слабость;
- беспричинное повышение температуры тела до субфебрильных цифр (37–37,5℃);
- похудение;
- бледность кожных покровов.
Кроме того, у большинства больных детей (около 80%) меняется поведение: ребёнок становится нервным, раздражительным, отстаёт от сверстников в физическом развитии. Примерно у каждого четвёртого ребёнка с развивающейся нефробластомой отмечается повышение артериального давления; у каждого десятого — гематурия (примесь крови в моче).
Опухоль Вильмса в «расцвете»
Надо отметить, что болевые ощущения в пояснице для небольшой нефробластомы не характерны. Однако по мере роста опухоли они могут появиться, причём довольно интенсивные. Происхождение боли бывает связано с такими факторами:
- разрушением почечных тканей;
- прорастанием опухолью забрюшинной клетчатки, диафрагмы или печени;
- разрывом капсулы аденосаркомы.
Для последнего случая характерна клиническая картина «острого живота», сходная с таковой при аппендиците. В таких ситуациях опухоль Вильмса обнаруживается уже на операционном столе во время хирургического вмешательства.
Нефробластома поздних стадий может быть выявлена при пальпации живота ребёнка. Врачу удаётся на ощупь определить объёмное гладкое новообразование плотноэластической консистенции. Этот признак, пожалуй, можно назвать самым типичным для опухоли Вильмса.
Быстрорастущая аденосаркома почки характеризуется появлением сосудистой сетки на нижней части груди и на передней брюшной стенке. Расширенные вены образуют рисунок так называемой головы медузы.
Наличие метастазов в других органах отягощает клиническую картину и приводит к появлению новых симптомов. Так, при вторичных опухолях в лёгких наблюдаются боли в грудной клетке, одышка, кашель. Состояние ребёнка прогрессивно ухудшается по мере разрушения опухолью различных органов и тканей.
Как проводится диагностика
Наличие вышеописанных симптомов и жалоб, внимательное изучение анамнеза должны обратить внимание педиатра в сторону тщательного обследования почек у данного ребёнка. Оно должно включать:
- внешний осмотр тела;
- пальпацию живота;
- лабораторные анализы;
- аппаратные исследования на специальных приборах.
Пальпация
Пальпация почек у детей проводится очень бережно и осторожно. А у малышей до трёх лет для получения наиболее точных результатов прощупывание органов брюшной полости должно выполняться под анестезией.
Анализы крови и мочи
На присутствие опухоли Вильмса указывают нижеследующие отклонения от нормы и в результатах лабораторных анализов.
В крови:
- понижение уровня гемоглобина (анемия);
- значительный лейкоцитоз;
- ускорение оседания эритроцитов (повышение СОЭ);
- увеличение концентрации полипептид-специфического антигена.
Последний показатель является достоверным маркером злокачественности онкологического процесса. У здоровых людей и у больных с доброкачественными опухолями концентрация этого вещества в крови, безусловно, ниже, чем у детей с аденосаркомой.
В моче:
- повышение количества эритроцитов (гематурия);
- протеинурия (наличие белка, которого в норме быть не должно);
- лейкоцитурия и бактериурия (при присоединении инфекции).
УЗИ почек и органов брюшной полости
Ультразвуковое сканирование — первое инструментальное исследование, на которое врач направляет ребёнка с подозрением на опухоль Вильмса. Кроме своей высокой информативности, оно обладает и другими существенными плюсами. Так, метод безвредный и безболезненный, не требует введения в организм каких-либо препаратов или инструментов, что особенно важно при обследовании маленьких пациентов.
На УЗ-сонограммах в почке выявляется объёмный тканевый узел, который сдавливает чашечно-лоханочный комплекс органа и деформирует контуры последнего. Небольшая нефробластома обычно на снимках подана в виде эхонегативного (тёмного) образования, свободного от внутренних структур. У крупных опухолей внутреннее содержимое полиморфно. Рядом с плотной структурой определяются множественные эхонегативные образования, обусловленные кровоизлияниями и некрозами.
Итак, УЗИ позволяет обнаружить:
- аденосаркому почки;
- фрагмент опухоли в нижней полой вене органа;
- метастазы в печени;
- увеличенные забрюшинные лимфоузлы.
Помимо всего этого, с помощью ультразвукового сканирования можно получить представление о распространённости и стадии онкологического процесса.

Опухоль Вильмса на УЗ-сонограмме определяется как полиморфное округлое образование (указано стрелками)
Видео: как выглядит опухоль Вильмса при УЗ-сканировании
Экскреторная урография
Дальнейшее уточнение характера заболевания и оценка функционального состояния обеих почек производится с помощью рентгенологического исследования — внутривенной экскреторной урографии. На урограммах хорошо различимы очертания почек и изменения их формы. Метод позволяет установить характерные признаки нефробластомы: дефект заполнения уриной, окрашенной контрастным веществом, лоханки и чашечек, а также деформацию полой системы органа и нарушение её структуры.
Если на поражённой стороне функция почки абсолютно отсутствует, то это говорит о полном перекрытии новообразованием лоханки или о значительном замещении им паренхиматозной ткани. Либо о высокой степени тромбоза опухолевым сгустком почечной вены.

На этой экскреторной урограмме ребёнка видно, что чашечно-лоханочная система левой почки резко раздвинута и деформирована, но выделительная функция органа сохранена
Компьютерная и магнитно-резонансная томография
КТ и МРТ — следующие этапы обследования почек больного ребёнка. Это методы, имеющие весьма высокие диагностические возможности. Они позволяют установить:
- наличие опухолевого образования;
- его локализацию и размеры;
- состояние регионарных лимфоузлов;
- соотношение опухоли с чашечно-лоханочной системой и капсулой почки;
- степень её прорастания в другие органы и ткани;
- наличие или отсутствие метастазов в печени и лимфатических узлах.
Опухоль Вильмса на томограммах просматривается в виде объёмного образования. Последнее имеет однородную либо разнообразную внутреннюю структуру, может деформировать полую систему почки и распространяться на паранефральную клетчатку.

На компьютерной томограмме правой почки видна полиморфная структура опухоли Вильмса (указана стрелками)
Ангиография
В случае обнаруженной крупной нефробластомы, тем более при поражении ею обеих почек, с целью исследования соотношения кровеносных сосудов и опухоли может быть полезна ангиография.
Метод заключается в рентгеноскопическом исследовании сосудов с помощью введённого в них контрастного вещества.
На аортограммах почек при опухоли Вильмса визуализируются типичные признаки заболевания:
- характерная сосудистая сеть новообразования исходит из ветвей почечной артерии;
- сосуды укорочены, неравномерно извилисты, имеют сужения просвета;
- на отдельных их участках определяются артериальные пазухи, скопления рентгеноконтрастного препарата в виде небольших пятен либо лакун;
- на границе между аденосаркомой и здоровой почечной паренхимой местами видна густая сеть трансформировавшихся почечных артерий.
С помощью ангиографии можно выявить и косвенные признаки нефробластомы:
- смещение почечной артерии и аорты;
- сближение или отдаление друг от друга внутрипочечных разветвлений артерии;
- сдвиг поражённой почки в анатомически неправильное положение;
- изменение размеров и контуров органа.
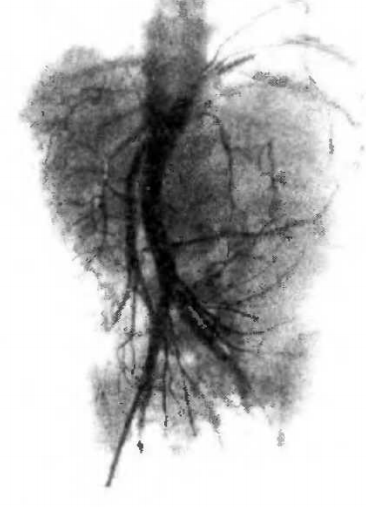
Признаки опухоли Вильмса: на этой почечной ангиограмме видно, что аорта смещена, а сосуды пустые и с неравномерным просветом
Сцинтиграфия
Нефросцинтиграфия даёт возможность увидеть дефекты накопления радиофармпрепарата, означающие наличие опухоли, и проанализировать работоспособность каждой из почек. Отсутствие на экране томографа изображения органа свидетельствует о полной утрате им функциональности.
Сцинтиграфия скелета поможет увидеть метастазы в костях.
Дифференциальная диагностика
При обнаружении эмбриональной нефробластомы перед врачом встаёт задача отличия её от других опухолевых и неопухолевых патологий с похожей симптоматикой.
Дифференциальная диагностика проводится с такими заболеваниями почек и органов брюшной полости, встречающимися у детей:
- солитарная киста;
- нейробластома;
- аномалии развития мочевыводящих органов;
- ангиолипомиома;
- спленомегалия (патологическое увеличение селезёнки);
- поликистоз почек;
- гидронефроз и др.
Не ошибиться в диагнозе помогут рентгенологические методы исследования, а также МРТ. Нейробластома дифференцируется от опухоли Вильмса путём специальных лабораторных анализов суточной мочи и сыворотки крови ребёнка.
Методика лечения заболевания
Лечение больных детей с опухолью Вильмса должно быть комплексным и включать в себя хирургическое вмешательство, лучевое воздействие и применение химиопрепаратов. Основным методом борьбы с эмбриональной нефробластомой всегда была и остаётся операция.
Медикаментозное сопровождение хирургического вмешательства
Первым делом ребёнку назначают предоперационную химиотерапию следующими препаратами в различных сочетаниях друг с другом:
- Адриамицин;
- Актиномицин;
- Диктиномицин;
- Этопозид;
- Ифосфамид;
- Винкристин;
- Циклофосфан.
Главной целью медикаментозной подготовки является уменьшение размеров первичной (основной) нефробластомы и вторичных метастатических опухолей. Указанные выше препараты, применяемые в правильной комбинации, позволяют добиться положительного результата у 80% пациентов. После рациональной химиотерапии новообразования уменьшаются более чем вдвое, поэтому следующее за медикаментозным лечением хирургическое вмешательство выполняется в намного более комфортных условиях.
Предоперационное облучение используется в настоящее время редко. Сеансы его должны продолжаться не дольше чем 10–14 суток. Ввиду того что опухоль Вильмса имеет высокую чувствительность к лучевой терапии, неоперабельная аденосаркома под её воздействием имеет некоторый шанс стать операбельной. Однако всё же более целесообразной и эффективной считается химиотерапия.
После хирургического вмешательства ребёнку снова назначают терапевтический курс вышеперечисленных препаратов. Лечение проводится под контролем анализов крови, ибо самые частые осложнения во время применения медикаментов этого ряда бывают именно со стороны кроветворения: в организме уменьшается количество тромбоцитов и лейкоцитов. Послеоперационная полихимиотерапия должна продолжаться приблизительно 1,5–2 года.
Хирургические и лучевые методы
Оперативное вмешательство — следующая за подготовительным этапом ступень лечения. При одностороннем поражении выполняют радикальную нефрэктомию — почку удаляют единым блоком вместе с повреждёнными опухолью лимфоузлами, околопочечным жировым телом и забрюшинной клетчаткой. Доступ к операционному полю осуществляется через разрез в передней брюшной стенке.
При двухстороннем онкологическом процессе производится удаление части каждой почки с опухолью (резекция) с захватом здоровых тканей. Если новообразование к моменту операции успело прорасти за пределы почки в окружающие её ткани и органы, в хирургическое вмешательство также включается удаление селезёнки, резекция печени, кишечника и т. д.
Во время операции ложе удалённой аденосаркомы, особенно большой, помечается специальными металлическими клипсами. Это делается с целью более целенаправленного лучевого воздействия на эту зону после хирургического лечения, а также во избежание ненужного облучения здоровых тканей.
Девочкам во время операции параллельно проводят овариопексию (смещение яичников и прикрепление их к стенке малого таза) и маркируют половые железы для предотвращения их облучения, в тяжёлых случаях болезни жизненно необходимого в послеоперационный период.
Лучевую терапию после нефрэктомии или резекции почки используют только при запущенном опухолевом процессе. На начальных стадиях заболевания целесообразнее медикаментозное продолжение лечения.
В зону облучения включают:
- опухолевое ложе;
- нижнюю полую вену;
- околоаортальные лимфатические узлы.
Фотогалерея: этапы резекции почки по поводу злокачественного новообразования
- Отрезается полюс почки с опухолью
- Через края операционной раны продевается нить
- Нить стягивается, смыкая края раны друг с другом
- Рана полностью ушита и готова к заживлению
Прогноз для жизни
Исход заболевания зависит от нескольких факторов:
- своевременности постановки диагноза;
- возраста пациента;
- стадии развития опухоли;
- степени вовлечённости в злокачественный процесс окружающих органов;
- наличия отдалённых метастазов.
При активном комплексном лечении, начатом при небольшой нефробластоме, не выходящей за пределы почки и не имеющей метастазов, выздоровления удаётся добиться у 70–90% детей. При массивной опухоли Вильмса с метастазами, проросшей в соседние органы, спасти получается не более чем 10–15% всех больных. Без оказания своевременной хирургической помощи у ребёнка с аденосаркомой почки, увы, шансы на выживание невелики.
Профилактики этого заболевания, к сожалению, не существует, и предугадать, что у вас родится малыш с эмбриональной нефробластомой, невозможно. Единственное, что можно предпринять — с самого рождения внимательно следить за поведением и самочувствием крохи, и при малейшем подозрении на опухоль Вильмса настаивать на тщательном обследовании почек ребёнка. Наиболее информативными диагностическими методами выступают рентгенологическое и ультразвуковое исследования. Особенно внимательными надо быть тем родителям, у кого в роду были случаи данной патологии.