Хронический пиелонефрит — продолжение острой инфекции почек, которая почти всегда встречается у пациентов с серьёзными анатомическими аномалиями или иммунологическими предпосылками. Симптомы могут включать лихорадку, недомогание и боль в боку. Однако нередко болезнь протекает скрыто (латентно), а человек даже не догадывается об опасном воспалительном процессе, который в запущенных случаях грозит таким тяжёлым осложнением, как почечная недостаточность.
Содержание
Что такое хронический пиелонефрит
Хронический пиелонефрит — это воспаление и фиброз, возникающие в тканях почки под влиянием рецидивирующей или постоянной инфекции, пузырно-мочеточникового рефлюкса или других препятствий функционированию мочевых путей. Диагностика хронического почечного воспаления производится на основе исследований визуальных изображений, полученных при ультразвуковом или КТ-сканировании.
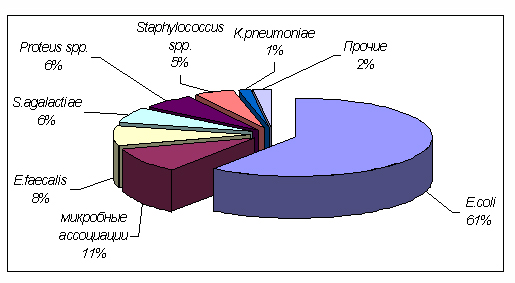
Бактериальные возбудители заболевания представлены следующими видами микроорганизмов:
- кишечная палочка;
- синегнойная палочка;
- протей;
- клебсиелла;
- энтерококки;
- стафилококки;
- смешанная флора — различные сочетания указанных разновидностей бактерий (микробные ассоциации).
Инфекция находит разные пути проникновения в орган. Бактерии попадают в почку через кровеносное русло и лимфатическую систему — гематогенный путь. У девочек и женщин разных возрастов более распространён восходящий, или уриногенный, способ проникновения микроорганизмов, которые переносятся со стороны заднего прохода и преддверия влагалища внутрь короткого мочеиспускательного канала. Затем, при благоприятных условиях, укрепляются в мочевом пузыре, с помощью механизмов приспособления добираясь до мочеточника и почки.
Причины и факторы
Предрасполагающими факторами развития пиелонефрита, в частности, хронического, являются:
- пол пациента — женщины молодого и среднего возраста болеют чаще мужчин ровесников;
- сексуальная активность — большее количество сексуальных контактов подразумевает разнообразие флоры, в том числе и патогенной;
- беременность — из-за гормональной и анатомической перестройки может возникать повышение внутрипочечного давления, сбои иммунных реакций;
- наследственность — склонность к процессам рубцевания в ответ на воспаление;
- бактериальная вирулентность — некоторые микроорганизмы обладают особо высокой степенью заразности и развитыми механизмами внедрения и приспособления к питательной для них среде мочеполовой системы;
- нарушенная иннервация мочевого пузыря (нейрогенный пузырь) — обычно связана с травмами и аномалиями нижнего отдела позвоночника, вызывает различные нарушения мочеиспускания: отсутствие позывов, его задержка, неполное опорожнение пузыря.
- анатомические аномалии развития — сюда относят пузырно-мочеточниковый рефлюкс, аномалии внутристеночной части мочеточника, неправильное развитие паренхимы почки;
- общий упадок защитных сил организма — возможен по причине хронических заболеваний любой из систем, постоянных стрессов, авитаминоза;
- болезни, связанные с обменом веществ: сахарный диабет, подагра, нефрокальциноз (из-за нарушения кальциевого обмена по разным причинам);
- частые запоры, каловые камни — переполненный кишечник создаёт повышенное давление внутри мочевой системы, вызывая застой мочи и развитие инфекционного процесса;
- постоянные очаги инфекции в разных частях организма, которые продолжительное время не санируются.
- частый приём обезболивающих лекарств (Фенацетина и содержащих его препаратов: Аскофен, Фенальгин, Седалгин, Цитрамон).
Не все вышеуказанные факторы в равной степени могут провоцировать развитие пиелонефрита. Иногда это наиболее неудачные сочетания нескольких безобидных причин. Но существуют действительно опасные состояния, на которые необходимо обращать особое внимание.
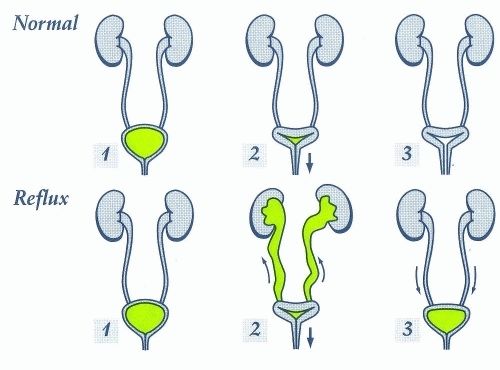
Пузырно-мочеточниковый рефлюкс
Хроническому пиелонефриту сопутствует процесс рубцевания — замены активных, или рабочих, клеток бесполезной, с функциональной точки зрения, фиброзной тканью. Такая потеря клеточных ресурсов может в конечном счёте обернуться хронической почечной недостаточностью. Так, при рефлюксной патологии считается, что внутренний заброс заражённой мочи способствует появлению почечной травмы, которая заживает с образованием рубца. Инфекция без рефлюкса менее травмоопасна.
Пузырно-мочеточниковому рефлюксу (ПМР) подвержены в основном пациенты с отклонениями в анатомическом строении, чаще всего дети раннего возраста. Рефлюкс мочи, или частичный обратный её ток во время акта мочеиспускания — являет собой врождённое состояние, которое возникает в результате несостоятельности мочеточникового клапана или недоразвитости мочеточника. В некоторых случаях шрамы могут образовываться внутриутробно у пациентов с почечной недоразвитостью и сопутствующими нарушениями кровоснабжения органа.
ПМР присутствует у трети малышей с симптомами инфекций мочевыводящих путей (ИМП) и практически у всех детей с почечным фиброзом.
ПМР также может возникать у людей в случаях с вялым мочевым пузырём, обусловленным травмой позвоночника, а конкретно — спинного мозга. Существует всего 5 степеней рефлюкса, которые зависят от мощности обратного заброса мочи. Диагноз почечно-мочеточникового рефлюкса часто устанавливается на основании данных радиоизотопного исследования, полученных во время оценки рецидивирующей инфекции мочевых путей у маленьких детей. В целом же, почечная дисплазия (нарушение структуры органа) может вытекать из обструкции и возникать у людей любого возраста также, как и рубцевание тканей.
Иногда врождённый почечно-мочеточниковый рефлюкс может самостоятельно пройти у ребёнка в результате нормального роста примерно к 6 годам. В других случаях лечение будет состоять в эндоскопической операции — антирефлюксной пластике мочевых путей.
Пузырно-мочеточниковый рефлюкс — видео
Мутировавшие формы бактерий (L-формы, протопласты)
Неотъемлемой частью лечения любого пиелонефрита является приём антибактериальных препаратов, действие которых приводит к гибели (бактерицидные препараты) или утрате вредоносными микроорганизмами возможности размножения (бактериостатики). Приём антибиотиков требует соблюдения чётких схем, включающих определённый временной период и корректную дозировку. Если пренебречь указаниями врача, то эффект от хаотического употребления лекарств может быть прямо противоположным ожидаемому.
Бактерии, против которых борется лекарство, успеют развить к нему так называемую резистентность, или устойчивость. В результате мутаций уже появились такие причудливые виды, как L-формы бактерий и протопласты. Это патогенные микроорганизмы, которые в процессе приспособления к антибиотикам утратили полностью или частично свою оболочку — клеточную стенку. Новая структура позволяет им быть нечувствительными к антибактериальным средствам, другими словами — в таком виде для лекарств они неуязвимы. Одновременно они теряют способность к размножению, но не погибают, а продолжают жить в организме до наступления «лучших времён». В то время как пациент по внешним признакам и согласно анализам считается здоровым, прекращая лечение, некоторые виды бактерий L-формы, оставшиеся внутри органа, со временем способны восстанавливать свою оболочку, как и способность к инфицированию и делению. Таким образом, непрекращающийся, хоть и временно скрытый, воспалительный процесс может вспыхивать с новой силой, что называется рецидивом.
Низкий иммунный статус и хронические инфекции
Неоднократно возобновляться заболевание может также по причине сниженной иммунной реакции. Различные хронические очаги инфекции как вне мочевыделительной системы, так и внутри её, ослабляют защитные силы организма. Причины тому бывают разные, например, это заболевания, не связанные напрямую с почками:
- кариес и гингивит (болезнь дёсен);
- хронический тонзиллит (воспаление миндалин);
- воспаление носоглотки и околоносовых пазух (гайморит, фронтит, синусит);
- мастит (у женщин);
- остеомиелит — гнойный некроз кости.
Данные инфекции вызывают длительный процесс аутоиммунного воспаления. Механизм его таков, что токсины, вырабатываемые патогенными микроорганизмами, провоцируют иммунную реакцию в виде белковых комплексов, уничтожающих собственные здоровые клетки почек.
Ещё больше влияют на предрасположенность к инфекции и ускоряют её развитие заболевания почек и мочевыводящей системы, такие как:
- гломерулонефрит — инфекционное, морфологическое или иное поражение почечных клубочков, имеющее аутоиммунную основу;
- хронический интерстициальный нефрит — поражение межуточной ткани и канальцев почки в результате вирусной инфекции, приёма некоторых лекарств (мочегонных, антибиотиков);
- почечнокаменная болезнь.
В этих случаях мочевыделительная система изначально ослаблена действием негативных факторов. Любое «наложение» дополнительной инфекции приведёт к быстрому прогрессированию негативных процессов.
Симптомы и признаки заболевания
Симптомы и признаки хронического пиелонефрита часто расплывчаты и непоследовательны. Некоторые пациенты страдают:
- лихорадкой;
- болями в боку или брюшной полости;
- недомоганием или анорексией.
В боку обычно можно пальпировать одностороннее образование. Но процесс также может протекать скрыто, без внешних проявлений, и даже сам больной иногда не догадывается о своей проблеме на стадии латентного течения пиелонефрита. Бывает, что человека беспокоит дискомфорт при мочеиспускании, сниженная работоспособность. Нередко обнаруживается лейкоцитурия при профилактической или плановой сдаче анализов мочи — выше 10 ед. в поле зрения.
У некоторых людей имеют место более явные симптомы, которые могут возникать в комплексе или по отдельности:
- признаки общей интоксикации: тошнота, рвота;
- плохой аппетит и повышенная утомляемость, синяки под глазами;
- дискомфорт, тянущие боли в поясничной области (со стороны больной почки);
- ощущение познабливания, усиливающееся к вечеру;
- отёки на лице, под глазами — лёгкой степени (сильные отёки нехарактерны для пиелонефрита);
- мигрень и сонливость;
- бактериурия в моче (необязательно) — аномальное присутствие бактерий в моче, которая в норме должна быть стерильной;
- положительный симптом Пастернацкого — когда лёгкое поколачивание ребром ладони по области почек доставляет неприятные ощущения;
- субфебрильная температура.
В зависимости от индивидуальной реакции на инфекционный процесс, могут присутствовать и такие признаки:
- неприятные ощущения при опорожнении мочевого пузыря: жжение, боль;
- пересыхание слизистой рта, жажда;
- мраморность кожи, сухость и зуд на её поверхности;
- анемия;
- артериальная гипертензия (в частности, высокий показатель нижнего давления — более 100 единиц).
Рентгенологические обследования — КТ, рентген (в том числе и контрастный) — также покажут видимые изменения:
- искажение размера, формы и контура;
- «сплюснутость» на полюсах почки (симптом Ходсона);
- деформация внутренних структур (чашечек и лоханок);
- функциональные изменения (проявятся благодаря контрастному веществу).
Проходя очередное плановое обследование, человек может с удивлением узнать неприятные новости о состоянии мочевыделительной системы, ранее не подозревая неладного.
Классификация хронического пиелонефрита
В научной литературе существует большое количество различных классификаций хронического пиелонефрита. Наиболее полно признаки патогенеза, течение болезни, физиологическое состояние почек учитывает классификация, разработанная А. Я. Питель с С. Д. Голигорским (1961).
К сожалению, значительная сложность классификации не позволяет широко применять её в повседневной клинической практике. Другие же классификации, по существу простые, имеют серьёзные недостатки.
Итак, согласно классификации, предложенной в 1961 году, микробиологический и воспалительный процесс в почечной ткани, который не связан с анатомическими аномалиями мочевой системы врождённого или приобретённого характера определяют термином «первичный пиелонефрит», его ещё называют неосложнённым, или необструктивным. Все другие случаи заболевания относятся к вторичному пиелонефриту, или обструктивному — отягощённому предшествующими патологическими факторами. Именно ко вторичным чаще всего относится хроническое течение заболевания.
Ставить диагноз «первичный пиелонефрит» врачи рекомендуют только в тех случаях, когда современная клиническая лаборатория, рентгеновский радиоизотоп и морфологические исследования не позволяют выявить анатомические, морфологические и ферментативные аномалии мочевыделительной системы.
Ход процесса может быть:
- скрытым;
- волнообразным (рецидивирующим);
- острым.
Фазы по степени активности воспалительного процесса делят на такие:
- Активная — делится на три стадии:
- 1 стадия: происходит лейкоцитарная инфильтрация (скопление лейкоцитов) почечной ткани;
- 2 стадия: для неё характерны рубцово-склеротические изменения;
- 3 стадия: происходит полная замена функциональных клеток фиброзной тканью, почка сморщивается и перестаёт работать.
- Неактивная (латентная) — скрытое воспаление.
- Ремиссия — полное отсутствие клинических симптомов, по сути, выздоровление.
Предложенная классификация носит скорее чисто теоретический и условный характер. Фактически же степени активности хронического процесса и показатель почечной недостаточности не определяются чёткой границей. Хорошо известно, что степень поражения устанавливается радиологом в целом субъективно.
По распространённости хронический пиелонефрит бывает:
- Односторонним — наиболее частый вариант при этом заболевании, означает, что поражена только одна почка:
- левосторонний — воспаление в почке слева;
- правосторонний — встречается у женщин чаще, чем левосторонний, связано это с варикозным расширением правой яичниковой вены, которая расположена с правым мочеточником в одном «футляре».
- Двусторонним — редко воспаляются обе почки, как правило, процесс в этом случае асимметричен (неравномерно разбросаны очаги).
В зависимости от того слева или справа развилась инфекция, с той стороны и будет проявлять себя симптом Пастернацкого, о котором упоминалось выше. Изредка, когда воспалена одна почка, болезненность может иррадировать («отдавать») в поясницу целиком. В этом случае уже только инструментальный метод функционального обследования точно определит диагноз.
Форма пиелонефрита и функция почек: таблица
| Форма пиелонефрита | Течение | Активность | Функция почек |
| Первичный | острое | Активна фаза (разгар):
Неактивная фаза: клинико-лабораторная ремиссия. |
сохранна (ФПс) |
Вторичный:
|
хроническое | Активная фаза:
Неактивная фаза: клинико-лабораторная ремиссия. |
Нарушена (ФПн):
|
Причины хронического пиелонефрита: видео
Хронический пиелонефрит обычно поражает пациентов, предрасположенных к рефлюксу мочевого пузыря в почечные лоханки. Подозрения на патологию также возникают относительно пациентов, перенёсших острую форму болезни и её рецидив. Таким людям следует быть особо внимательными к возможным симптомам нездоровья мочевой системы. Но диагноз также часто ставят на основании случайных находок во время плановой диспансеризации: по результатам рентгенологической визуализации или анализов.