Различные поражения шейного отдела позвоночника — это распространённые хронические заболевания дегенеративно-дистрофического характера. Неврологические последствия дорсопатии часто становятся причиной полной или частичной утраты трудоспособности. Боли и неприятные ощущения в шее снижают качество жизни огромного количества людей, поэтому так важно знать о симптомах патологии, чтобы своевременно диагностировать болезнь и начать лечение.
Содержание
Что такое дорсопатия
Дорсопатия (лат. dorsum — спина + греч. πάθος – болезнь, страдание) – большая группа заболеваний позвоночника, главным симптомом которых является боль, онемение, парезы, параличи и мышечные спазмы в теле и в конечностях, не связанные с болезнями внутренних органов.
Дорсопатия — относительно новый термин, введённый в международном классификаторе болезней десятой редакции.
В зависимости от места расположения патологии выделяют дорсопатию:
- шейного отдела (первые 7 позвонков);
- грудного (следующие, после шейного, 12 позвонков);
- пояснично-крестцового (следующие, после грудного, 9 позвонков).
Строение позвоночника — видео
Классификация
По характеру изменения дорсопатии делятся на:
- Деформирующие. Эта группа включает в себя патологии, причиной которых является смещение позвонков из-за изменения состояния межпозвонковых дисков. При этом не нарушается целостность дисков и не происходит их смещение. Сюда относятся:
- лордозы;
- кифозы;
- сколиозы различной природы;
- остеохондроз позвоночника.
- Вертеброгенные, или спондилопатии. При этих заболеваниях позвонки претерпевают болезненные изменения:
- болезнь Бехтерева;
- спондилоартроз.
- Дискогенные. Болезни, вызванные нарушением целостности дисков или их смещением:
- протрузии;
- грыжи.
У одного больного могут сочетаться сразу несколько видов дорсопатий.
Также дорсопатии разделяют по протяжённости:
- ограниченная — патология в зоне одного позвоночно-двигательного сегмента (два позвонка и один межпозвоночный диск между ними);
- распространённая — поражены несколько позвоночно-двигательных сегментов в пределах одного отдела позвоночника;
- полисегментарная — затронуты позвоночно-двигательные сегменты в нескольких отделах позвоночника.
Дорсопатия шейного отдела позвоночника — это квалификационная группа, включающая в себя все заболевания шейного отдела позвоночника. Объединение различных патологий в единую категорию связано с рядом причин:
- схожесть клинических проявлений, симптоматики, а также алгоритмов и методов диагностики, в том числе дифференциальной;
- общие подходы к симптоматическому и физиологическому лечению, к режиму больного.
Причины и механизмы развития патологического процесса у каждого заболевания этой группы различны, соответственно этиотропная (воздействующая на причину) терапия и методы профилактики будут различаться.
Остеохондроз или дорсопатия — видео
Механизм развития
Механизм возникновения боли при дорсопатии чаще всего обусловлен воздействием позвонков и межпозвоночных дисков на нервные корешки и кровеносные сосуды спинного мозга.
Воздействие может иметь разную степень выраженности: от лёгкого соприкосновения до полного ущемления. Соответственно, в зависимости от его места и силы будут зависеть проявления заболевания: от лёгкого покалывания до тяжёлых параличей.
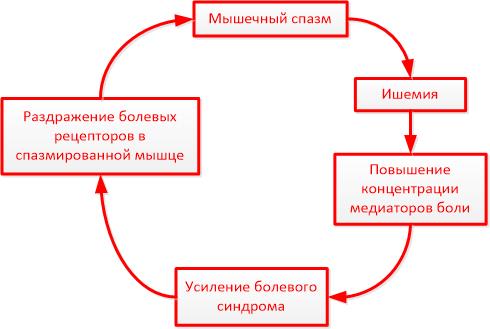
Необходимо отметить роль так называемого миофасциального болевого синдрома в развитии дегенеративных изменений межпозвоночных дисков.
Миофасциальный болевой синдром — это самоподдерживающийся мышечный спазм.
В момент перегрузки переутомлённой мышцы она резко и сильно сокращается, при этом защемляя нерв, который посылает в мозг сигнал сильной боли и при этом не пропускает обратный от мозга сигнал расслабления. В итоге мышца как бы отключается от мозга и остаётся в спазмированном состоянии неопределённо долгое время. Возникает порочный круг: мышечный спазм вызывает ишемию, ишемия усиливает боль, боль усиливает спазм.
Недолеченный вовремя миофасциальный синдром в дальнейшем может стать причиной развития дегенеративно-дистрофических изменений в межпозвонковом диске.
По мнению некоторых авторов, до 90% всех первых проявлений болей в шее и спине, не связанных с травмой, обусловлены миофасциальным болевым синдромом.
Именно по этой причине в случае первых проявлений боли в спине и шее, даже если нет никаких серьёзных изменений на МРТ и КТ, необходимо до конца провести весь комплекс лечения: от устранения непосредственно миофасциального болевого синдрома до полного восстановления нормального тонуса мышц, питания диска.
Причины возникновения и факторы риска
Причин, вызывающих изменения в дисках и позвонках, очень много. Выделяют:
- Инфекционные заболевания:
- туберкулёз позвонков,
- третичный сифилис (в настоящее время встречается крайне редко),
- бруцеллёз,
- пиогенная инфекция.
- Травмы:
- растяжения связок;
- переломы;
- вывихи и подвывихи позвонков.
- Отягощённая наследственность.
- Аутоиммунные и аллергические заболевания.
- Неправильное питание (несбалансированные монодиеты, непродуманное вегетарианство и т. п.)
- Низкая физическая активность.
- Чрезмерно высокая физическая активность.
- Перенапряжение нетренированных мышц.
- Длительное нахождение в вынужденных позах.
- Частые кратковременные перегрузки шеи (например, при резком торможении или ускорении).
- Слабый мышечный корсет.
- Нервное напряжение.
- Переохлаждение.
К факторам риска относятся:
- плохое питание;
- низкий уровень личной гигиены;
- беспорядочные половые связи (инфицирование сифилисом);
- употребление никотина;
- пренебрежение физической культурой;
- занятие спортом без адекватной разминки;
- нарушение режима и периодичности спортивных тренировок;
- увлечение экстремальными видами спорта, автомобильной ездой, аттракционами;
- автомобильная езда без подголовника;
- деятельность, связанная с длительным вынужденным положением головы (швея, оператор ПК);
- престарелый возраст;
- частые стрессы.
Симптомы и признаки
- Боль в области плечевого пояса и сердца, в шее, руках.
- Головная боль, иногда отдающая в затылок, уши, глаза.
- Потеря чувствительности (онемение): языка, шеи, плечевого пояса, рук.
- Снижение мышечного тонуса рук, шеи.
- Спазмы, парезы и параличи мышц рук и шеи.
- Ощущение «похолодания» рук.
- Тремор (дрожание) рук и головы.
- Чувство жжения, покалывания, ползания «мурашек» в области шеи, плечевого пояса и рук.
- Нестабильность артериального давления (то повышается, то понижается) без видимой причины.
- Учащение (тахикардия) или замедление (брадикардия) сердцебиения.
- Шум в ушах, потемнение в глазах, головокружение.
- Потеря сознания (обморок) при резком повороте головы.
- Утренняя скованность шеи, напряжённость мышц шеи.
Все приведённые выше симптомы могут возникать, усиливаться или стихать в зависимости от положения головы (повороты, наклоны, вращение), а также способны присутствовать постоянно, даже во время сна.
Методы диагностики
- Опрос больного, анализ симптомов.
- Рентгенография в передней и боковой проекциях — позволяет обнаружить переломы, вывихи позвонков, толщину межпозвонковых дисков (по расстоянию между позвонками), патологический кифоз, патологический лордоз, кальцификацию связок, некоторые новообразования, остеофиты, снижение плотности позвонков (остеопороз), сужение спинномозгового канала.
- Рентгенография с функциональными пробами помогает выявить патологическую подвижность позвонков и степень их смещения.
- Миелография — рентгенография с применением контрастного вещества. Метод позволяет оценить состояние оболочек спинного мозга и его корешков, состояние позвоночного канала.
- Ультразвуковое исследование — диагностирует трещины и разволокнения, дегенерацию, протрузии и грыжи межпозвоночных дисков, сужение позвоночного канала, состояние и толщину связок. Метод абсолютно безопасный и безвредный, имеет низкую стоимость. К сожалению, его информативность не очень высокая.
- Компьютерная томография (КТ) — более точный и чувствительный, нежели рентген, способ диагностики, но при этом и более дорогой, позволяет получить детальную информацию в трёх плоскостях.
- Магнитно-резонансная томография (МРТ) — безопасный и надёжный метод исследования, возможно, самый информативный на сегодняшний день. Помогает выявить новообразования, вывихи, смещения, позвонков, патологии межпозвоночных дисков (протрузии, смещения, грыжи), снижение гидратации дисков, сужение позвоночного канала, аномалии жёлтой связки, демиелинизирующие процессы, ущемление корешков спинного мозга.
- Электромиография — оценивает состояние нервов и нервно-мышечной передачи путём регистрации биоэлектрических потенциалов мышц.
- Ультразвуковая доплерография — исследует движение крови внутри сосудов, определяет скорость, обнаруживает препятствия, нарушающие кровоток.
Цель дифференциальной диагностики — определить непосредственную причину боли (миофасциальный синдром, протрузии и грыжи дисков, кальцификаты и остеофиты, смещения дисков и позвонков). Необходимо исключить злокачественные и доброкачественные новообразования. Современные методы диагностики, такие как КТ и МРТ, позволяют с высокой точностью уточнить диагноз дорсопатии.
Лечение
Тактика консервативного лечения дорсопатий:
- этиотропная терапия (если существует) — лечение, направленное на устранение причины заболевания, при инфекционном заболевании (туберкулёз, сифилис) должна проводиться соответствующая антибиотикотерапия профильным специалистом;
- купирование (устранение) болевого синдрома, воспалительных процессов и мышечного спазма;
- восстановление микроциркуляции и нарушенной нервной проводимости;
- реабилитация;
- профилактика рецидивов, обострений и осложнений.
Терапия должна обязательно сочетать медикаментозное и физиотерапевтическое лечение, а также выполнение гимнастики. В некоторых случая показано оперативное вмешательство.
Весь период заболевания делится на три стадии:
- острая;
- подострая;
- ремиссия.
Терапия в зависимости от стадии заболевания — таблица
| Стадия | Основные направления лечения |
| Острая | Первоочередная задача — снять боль, устранить миофасциальный синдром. Наибольшую роль играет медикаментозное лечение нестероидными противовоспалительными препаратами (НПВП), анальгетиками, анестетиками, миорелаксантами. В некоторых случаях рекомендуется иммобилизация с помощью ортезов — специальных устройств для временного обеспечения неподвижности различных сегментов позвоночника (шейного воротника, заднего головодержателя, цервико-брахиального ортеза). Наибольшее применение получили мягкие и жёсткие воротники. Длительное применение ортезов может привести к ослаблению мышечного корсета, по этой причине время их ношения должно быть ограниченным. Цель иммобилизации — разгрузка позвоночника, коррекция мышечного дисбаланса, предотвращение смещений позвонков и дисков. |
| Подострая | После стихания боли наступает подострый период. Основная задача здесь — поддержание мышечного расслабления, восстановление мышечного корсета и проводимости пострадавших нервных корешков. На этой стадии могут быть отменены анальгетики, НПВП, ношение ортезов, а лечение миорелаксантами, наоборот, продолжено. Наибольшее значение имеет физиологическое лечение, в частности лечебная физкультура. |
| Ремиссия | На этом этапе терапия направлена на коррекцию стойких неврологических дефектов и предотвращение обострений. Возможно, потребуется внесение изменений в образ жизни пациента. Показано лечение в санаториях и профилакториях. |
Медикаментозная терапия
- Для снятия болевого синдрома применяются анальгетики: Анальгин, Баралгин, Кеторолак, Трометамин (Кетанов, Кеторол). В случае сильно выраженных болей может использоваться новокаиновая блокада — инъекция местноанестезирующих препаратов (Новокаин, Ропивакаин, Бупивакаин, Хлорпрокаин) в проблемную область. Новокаиновые блокады, несмотря на высокую эффективность, имеют определённые риски: повреждение нервов и спинного мозга, занесение инфекции, аллергические реакции, в том числе анафилактический шок.
- Для уменьшения воспалительных процессов назначаются нестероидные противовоспалительные препараты (НПВП): Индометацин, Флурбипрофен, Напроксен, Диклофенак натрия, Напроксен теноксикам, Мелоксикам, Нимесулид, Целекоксиб.
Следует иметь в виду, что анальгетики и НПВП имеют много побочных эффектов, сильнейшим из которых является ослабление слизистой оболочки желудочно-кишечного тракта, соответственно, их применение сопряжено с риском возникновения или обострения язвы желудка и двенадцатипёрстной кишки. Многие препараты этой группы противопоказаны детям и беременным женщинам.
- В ряде случаев могут быть прописаны гормональные противовоспалительные препараты: Гидрокортизон, Дипроспан, Дексаметазон, Преднизолон. Глюкокортикостероиды стабилизируют клетки, блокируют ферменты коллагеназы, разрушающие коллаген (основной структурный элемент связок и межпозвоночных дисков). В то же время эти медикаменты обладают большим количеством разнонаправленных системных эффектов, что обуславливает большое количество побочных действий, в том числе эффект привыкания. Поэтому эти лекарственные средства применяются только в самых крайних случаях, при неэффективности других способов лечения.
НПВП, глюкокортикостероиды и анальгетики могут назначаться в виде таблеток для перорального приёма, растворов для внутримышечного введения или в виде мазей и аппликаторов для наружного применения.
- С целью устранения мышечного спазма показано назначение миорелаксантов — препаратов, снижающих тонус мышц. Наиболее эффективными считаются Баклофен, Мидокалм и Сирдалуд. Многие миорелаксанты относятся к классу наркотических средств, поэтому отпускаются исключительно по рецепту.
- Разогревающие мази оказывают местно-раздражающее действие — увеличивают кровоток в районе нанесения, что, в свою очередь, способствует снижению отёка, усилению регенерационных процессов, улучшению питания в прилежащих тканях. Лёгкое жжение создаёт отвлекающий эффект. Фармацевтическая промышленность предлагает большой выбор разогревающих мазей (Финалгон, Капсикам, БенГей и т. п.)
- Дополнительно назначаются препараты, улучшающие трофику и проводимость нервов:
- Прозерин;
- Витамины группы В;
- Нуклео ЦМФ Форте.
- Особую группу лекарственных средств представляют протеолитические растительные ферменты, в частности карипазин, действующим веществом которого является высушенный млечный сок папайи. Согласно заявлению производителя и некоторых клинических исследований, этот препарат, введённый в межпозвонковые диски с помощью электрофореза, способствует размягчению и рассасыванию грыж межпозвонковых дисков, увеличивает секрецию коллагена и приводит к умеренному восстановлению оболочки диска.
Препараты группы хондропротекторов, такие как Глюкозамин сульфат и Хондроитин сульфат, имеют сомнительную репутацию. Последние исследования показали, что приём этих препаратов не имеет существенного, клинически значимого эффекта, но и вреда от них никакого не наблюдается. Некоторые практикующие врачи с этим мнением несогласны и считают, что хондропротекторы эффективны, если их приём осуществляется на фоне кинезитерапии и лечебной физкультуры. В любом случае принимать или не принимать медикаменты этой группы — право выборы пациента.
Лекарственные препараты, используемые в терапии дорсопатии — галерея
- Финалгон
- Мидокалм
- Преднизолон
- Диклофенак натрия
- Кеторол
- Анальгин
Физиотерапия
Большое значение в лечении дорсопатий имеет физиотерапия. Физиотерапевтические процедуры способствуют улучшению циркуляции крови в мышцах и прилежащих тканях, расслаблению мышц.
- Сухое тепло — расширяет капилляры, улучшает кровоснабжение, ускоряет восстановительные процессы, оказывает расслабляющее действие на спазмированные мышцы.
- Электрофорез и фонофорез — с их помощью могут вводиться лекарственные препараты, такие как Новокаин, НСВП, Карипазим, глюкокортикоиды.
- Ударно-волновая терапия — передача звуковой волны в поражённый участок. Улучшает кровообращение, ускоряет обменные процессы.
- Импульсные токи — воздействие импульсным током определённой частоты на нервные окончания — вызывает эффект обезболивания.
- Чрескожная электрическая нейростимуляция — активизация нейронов токами определённой формы — способствует восстановлению проводимости нервных импульсов.
- Магнитотерапия — воздействие на поражённый участок переменным магнитным током.
Магнитотерапия имеет спорный статус. Всемирная организация здравоохранения считает, что имеющихся достоверных данных недостаточно для окончательных выводов.
- Бальнеотерапия — лечение минеральными водами и грязями, которые проникают через кожу и воздействуют на нервные рецепторы и другие системы.
- Вибротерапия — воздействие вибрации ускоряет восстановительные процессы, улучшает микроциркуляцию крови и лимфы.
- Массаж — улучшает циркуляцию крови и лимфы, оказывает стимулирующее действие на нервную систему, способствует устранению спазма, расслабляет мышцы.
- Иглоукалывание — иглорефлексотерапия (традиционный китайский метод лечения) — воздействие с помощью очень тонких игл на определённые рефлекторные точки. Способствует обезболиванию, стимулирует восстановительные процессы.
Лечебная физкультура и кинезитерапия
Правильно подобранные упражнения, выполненные с соблюдением техники, способствуют значительному улучшению самочувствия больных.
При выполнении упражнений крайне важно точное соблюдение техники выполнения. Её нарушение в лучшем случае снизит эффективность лечения, в худшем — приведёт к осложнениям.
Обучаться лечебной физкультуре при шейной дорсопатии лучше у специалиста. Однако существуют простые упражнения для профилактики и лечения:
- Прижмите ладонь ко лбу и, оказывая сопротивление её внутренней стороной, наклоняйте голову вперёд.
- Положите ладонь на область виска, наклоняйте голову в сторону руки, одновременно оказывая сопротивление.
- Медленно опустите голову к груди, прижмите подбородок к груди, подержите 2–3 секунды, затем также плавно вернитесь в исходное положение.
- Плавно поверните голову в крайнее левое положение, затем также плавно вернитесь в исходное положение. Повторите в правую сторону.
- Опустите прямые руки вниз, плавно поднимите плечи максимально вверх, подержите их в этом положении 10–15 секунд, затем плавно опустите.
Все упражнения необходимо повторять по 5–10 раз. Выполнять комплекс следует несколько раз в день.
Гимнастика для шеи по методу Сергея Михайловича Бубновского — видео
Мануальная терапия
Мануальная терапия (разновидность массажа) — большой комплекс индивидуально подбираемых лечебных методик воздействия на костно-мышечную систему руками доктора.
Мануальная терапия иногда преподносится как лекарство от всех болезней опорно-двигательного аппарата, следует иметь в виду, она имеет ограниченный круг показаний и определённые противопоказания. В ряде случаев уровень доказательной эффективности недостаточный. Имеются данные об опасности мануальной терапии при грыжах межпозвонковых дисков. Поэтому предварительно следует пройти полное обследование, в том числе КТ и МРТ.
Имеются данные о пользе и эффективности мануальной терапии при миофасциальном болевом синдроме. В этом случае воздействие на спазмированные мышцы может быстро, порой в течение одного сеанса, разомкнуть триггерный нервно-мышечный блок (разорвать порочный круг, описанный выше) и тем самым быстро снять болевые ощущения. Именно такие случаи, как правило, затем приводятся в восторженных комментариях и рекламе мануальных терапевтов.
В случае наличия органических повреждений позвонков, межпозвоночных дисков и позвоночных связок, воздействие мануальной терапии может быть неоднозначным и даже вредным. Таким образом, в подобных случаях следует с осторожностью относиться к данной методике.
Возможные последствия
К сожалению, дорсопатии шейного отдела в запущенных случаях могут иметь самые серьёзные последствия.
- Компрессия (сдавливание) позвоночной артерии способна привести к ишемии головного мозга и инсульту.
- Компрессия спинного мозга может стать причиной частичного или полного паралича.
- Компрессия отдельных корешков спинного мозга чревата параличом рук.
Дорсопатия шейного отдела часто приводит к стойкому нарушению слуха и зрения. Обострения часто становятся причиной временной или постоянной утраты трудоспособности.
Профилактические меры
Устранение факторов риска:
- правильное и сбалансированное питание;
- отказ от курения;
- ежедневное выполнение хотя бы небольшой разминки;
- выполнение короткой разминки 1–2 раза в течение дня — при сидячей работе;
- занятия плаванием, аквааэробикой 1–2 раза в неделю;
- отказ от экстремальных видов спорта, экстремальной манеры управления автомобилем;
- соблюдение режима и техники тренировок;
- укрепление мышечного корсета шеи специальными упражнениями;
- в холодное время года — тёплая одежда на область шеи (шарфы, свитеры с удлинённой горловиной и т. п.);
- снижение уровня стресса;
- регулярный расслабляющий массаж спины, воротниковой зоны;
- санаторно-курортное лечение;
- избегание резких движений головой.
Отзывы пациентов о различных болезнях дорсопатии шейного отдела позвоночника
Мне 26 лет, работаю инженером-экономистом, на здоровье ранее никогда не жаловалась. У меня, как и многих, работа очень нервная и сидячая. Вот и произошло то, что при очередном разборе полётов на работе я очень сильно расстроилась и у меня повысилось давл ение 150х100. Пошла в больницу и мне поставили НЦД по смешанному типу. А также сделали рентген и выявили остеохондроз шейного отдела. У меня начались буквально приступы панической атаки, начала кружиться голова, давление резко повышается, потом также резко падает, потом 2 дня болит голова. Я скажу честно, не поверила, что это хондроз, и поехала на МРТ головного мозга, там всё нормально. Сейчас я ежедневно делаю упражнения для укрепления шеи, растираю мазями, результат нулевой. Врач лечил меня уколами Кеторол, Пирацетам, витаминами группы Б — эффекта ноль. Ещё назначали таблетки Кавинтон, от которых моё давление падало до 60х40, и я думала, это конец. По его словам, у меня синдром вертебральной артерии, и ещё, как он сказал, «банальный хондроз».
У меня нестабильность позвонков в шейном отделе. Так и живу: тяжёлое не поднимать, головой не вращать, не запрокидывать, не прыгать, резких движений не делать, найти удобную подушку. 6 лет уже так, привыкла. Никаким мануальщикам свою шею не доверяйте, правильно вам уже написали, сделают из вас инвалида.
У меня 2 протрузии в шейном отделе, это попроще, тоже не могла спать от адских болей. Обострение снимали уколами, делали физиопроцедуры, 2 курса по 10 массажей. И ещё дома регулярно по несколько раз в день делать гимнастику для шеи. Потом, в следующий сезон (осень или весна), не ждать обострения, а профилактическое лечение (массаж). Выход только в укреплении мышц. Теперь уже 2 сезона обхожусь без массажа, т. к. стала ходить на фитнес. Про операции по удалению грыжи тоже слышала негативные отзывы.
В значительной степени дорсопатия — это болезнь образа жизни. Чтобы избежать этой патологии, необходимо больше двигаться, заниматься физической культурой, избегать экстремальных нагрузок и не переохлаждаться. Берегите свой позвоночник и своё здоровье!